睡眠時無呼吸症候群ってどんな病気?
睡眠中に何回も呼吸が止まる病気です。それによって日中の眠気や、さまざまな合併症が生じます。
日本では睡眠時無呼吸症候群の患者さんは約500万人います。男性では40歳~50歳代が半数以上を占め、女性では閉経後に増加します。
どうして睡眠時無呼吸症候群になってしまうの?
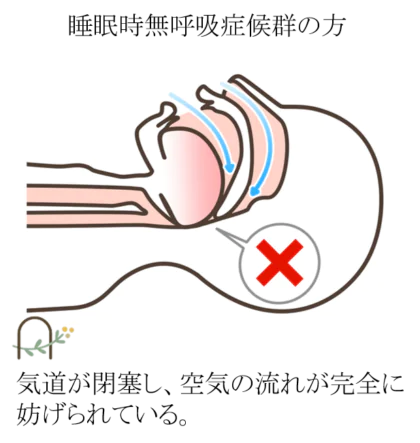
空気の通り道が狭くなることが原因です。以下の方は、体型的に気道が狭く、睡眠時無呼吸症候群になりやすい傾向があります。
- 肥満
- 首が短く太い
- 扁桃が大きい
- あごが小さい、あごが後退している
睡眠中は、のどの筋肉や舌がゆるむため、よりいっそう気道は狭くなります。狭い通り道を空気が通過しようとすると「いびき」が発生し、気道が完全につぶれてしまうと「無呼吸」になります。
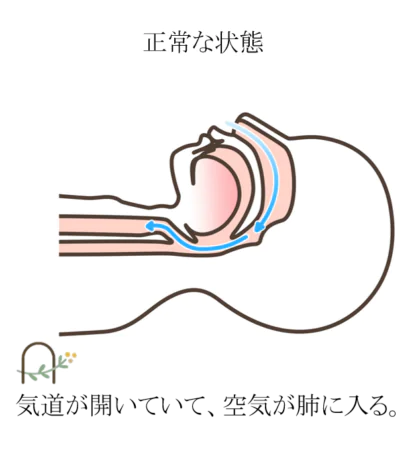
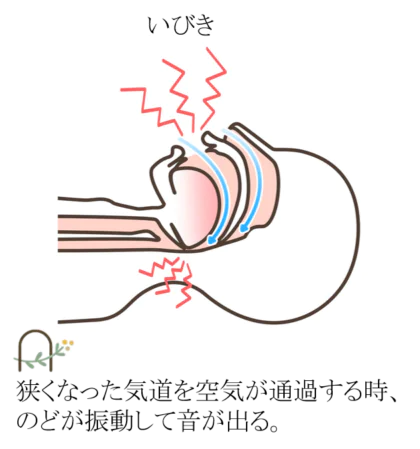
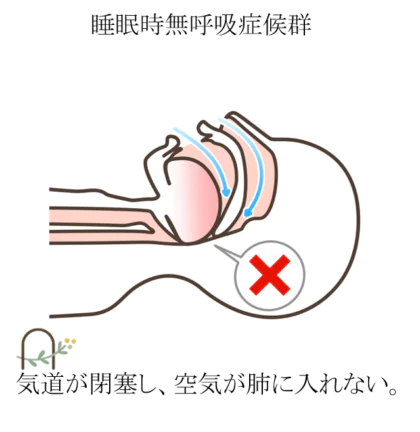
どんな症状があるの?
以下のような様々な症状が出ます。
睡眠中

- いびきをかく
- 呼吸が止まる
- 息苦しさで目を覚ます
- 何度もトイレに起きる
- 寝汗をかく
起床時

- 朝なかなか起きられない
- 口が乾いている
- 頭が重い
日中

- 眠気がある
- 作業に集中できない
- だるい
睡眠時無呼吸症候群になると何が良くないの?
夜間の睡眠が不十分になることで、生活面では以下のデメリットがあります。
- 日中の眠気が生じ、勉強・仕事の効率が低下する。
- 車を運転する方では交通事故を起こすリスクが7倍上がる。
また、無呼吸によって血液中の酸素が不十分になること、交感神経やホルモンのバランスが崩れることにより、さまざまな病気のリスクが高まります。
代表的な合併症
- 糖尿病
- 高血圧
- 狭心症や心筋梗塞などの虚血性心疾患
- 脳梗塞やくも膜下出血などの脳血管障害
- 脂質異常症(高脂血症)
- 認知症

どんな時にクリニックを受診したら良いの?
以下のいずれかに当てはまる方は、睡眠時無呼吸症候群の可能性が高いです。検査をご検討ください。
- 睡眠時のいびきや、無呼吸を指摘されたことがある方
- 日中に眠気がある方
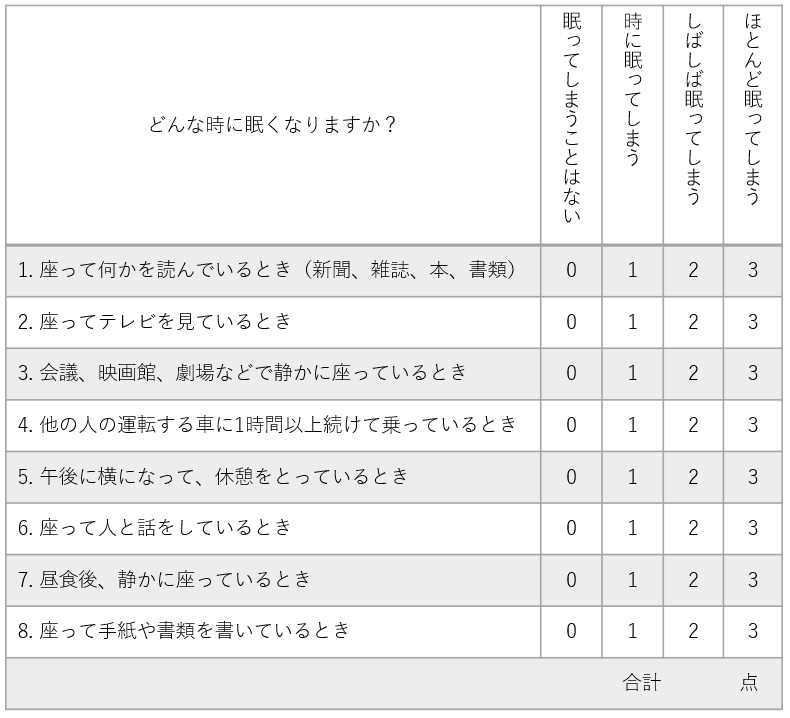
なお、眠気の強さはなかなか説明しにくいものです。そこで次のセルフチェックシートを使用してみてください。8項目について眠気がどれくらい強いか、それぞれ3段階でチェックし、それぞれ合計してください(24点満点)。11点以上だと睡眠時無呼吸検査が疑われます。
何科に相談したらいいの?
睡眠時無呼吸症候群は、空気の通り道に原因がある病気です。そこで、気道の専門家である、呼吸器内科、耳鼻咽喉科の医師がもっとも得意とする領域になります。呼吸器専門医、耳鼻咽喉科専門医が在籍する医療機関にご相談ください。
診断のために、どんな検査をするの?
睡眠時無呼吸症候群の診断は、患者さんの自覚症状、合併している病気などをチェックしたうえで、簡易検査、精密検査を行います。検査で分かる、無呼吸の程度(無呼吸低呼吸指数: AHI)によって、治療が必要か判断します。
簡易検査
 まず簡易検査を行います。機器を装着したまま、自宅で一晩過ごしていただきます。
まず簡易検査を行います。機器を装着したまま、自宅で一晩過ごしていただきます。
口と鼻に呼吸センサーを、指に血液中の酸素濃度を調べるセンサーを取り付け、1時間当たりに10秒以上の無呼吸・低呼吸が何回生じるか、また同時に血中酸素濃度の低下が起こっているかどうかを調べます。この結果から無呼吸の程度(無呼吸低呼吸指数: AHI)を求めることができます。AHIが40以上であれば、CPAP療法の対象となります。
検査は健康保険が利用でき、3割負担の方で検査費用は2700円程度です。
簡易検査は精度が高くないため、AHIが40未満の場合には、さらに精密検査(ポリソムノグラフィー)を行う必要があります。
精密検査(ポリソムノグラフィー)
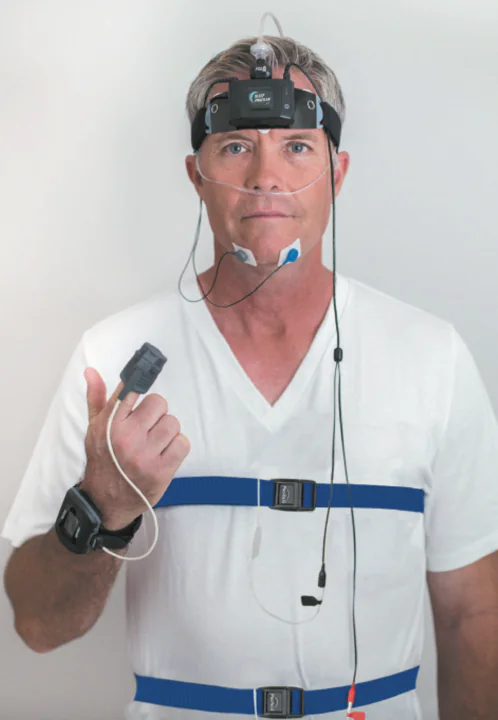 簡易検査のセンサーに加え、脳波や筋肉の動きも測定することで、睡眠の深さまで把握できます。精密検査でAHIが20以上の場合、CPAP療法の対象となります。
簡易検査のセンサーに加え、脳波や筋肉の動きも測定することで、睡眠の深さまで把握できます。精密検査でAHIが20以上の場合、CPAP療法の対象となります。
従来、精密検査は総合病院や専門病院に入院して行うことが一般的でした。このため、以下のデメリットがありました。
- 1泊入院しなければならない。
- 入院施設の都合で検査日は制限されており、なかなか予約が取れない。
- 個室で検査しなければならず、入院費や個室料金がかかり、費用が高額になる(3〜5万円)。
これらの理由で検査を断念してしまう方も多くいらっしゃいました。
しかし2018年頃、自宅で同様の検査ができる機器が登場しました。当院では忙しい患者様にも、検査を諦めていただきたくないと考え、この自宅で実施できる精密検査を採用しています。
以下のメリットがあります。
- 自宅で行えるため、忙しい方でも検査できる
- 費用が比較的安い(3割負担の方で12000円程度となります。)
一方、以下のデメリットがあります。
- 機器の使い方は説明してもらえるが、装着は自分で行わなければならない
- 睡眠時無呼吸症候群以外のまれな病気(むずむず足症候群、ナルコレプシー、睡眠関連てんかんなど)は判定できない。
※ほとんどの方は、自宅での精密検査で問題ありません。症状から、睡眠時無呼吸症候群以外の病気が疑われる場合には総合病院での入院検査を紹介いたします。
どんな治療をするの?
経鼻的持続陽圧呼吸療法(CPAP)
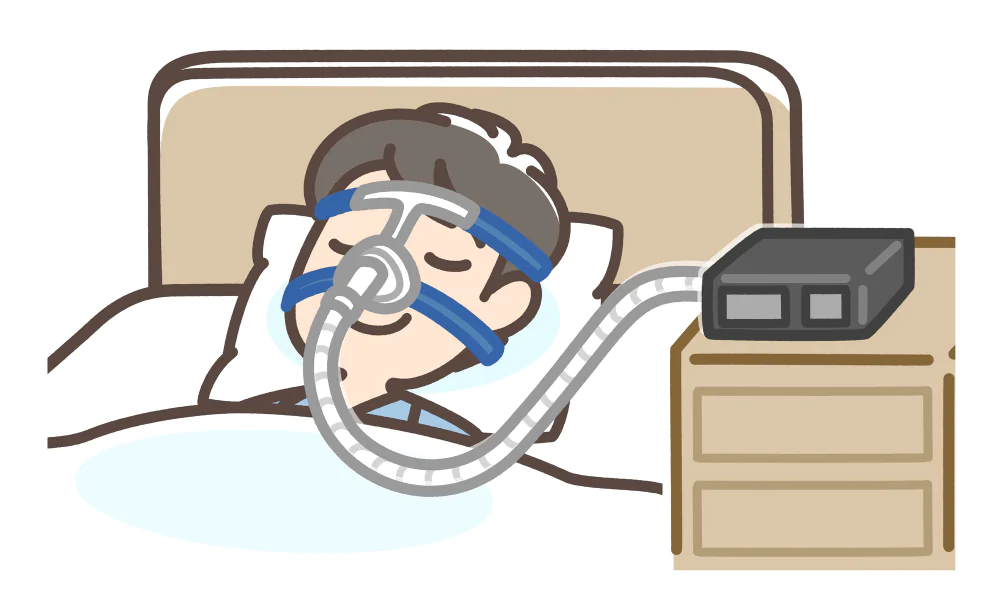 簡易検査でAHI40以上、精密検査でAHI20以上の場合、CPAPを使用します。
簡易検査でAHI40以上、精密検査でAHI20以上の場合、CPAPを使用します。
CPAPはマスクを通して気道に空気を送ることで、狭くなっている気道を広げる装置です。この治療によって無呼吸やいびきが改善すると、心筋梗塞や脳卒中のリスクが健康な人と同程度まで抑えられます。
治療開始後は月に1回受診していただいております。十分な時間装着できているか、マスクと顔のすき間から空気が漏れていないか、十分な睡眠が得られているか(AHIの改善)、状況を確認します。
保険診療が適応され、費用は月5000円程度です。
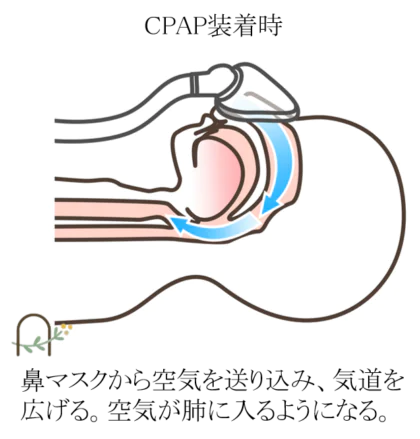
生活習慣の見直し
軽症の方では、以下のような生活習慣を変えるだけで改善することがあります。
- 肥満がある場合、減量する。
- 仰向きでなく、横向きで寝る
- アルコールを控える
- 睡眠薬を中止する
- 禁煙する
よくあるご質問
いつまでCPAPを続ける必要がありますか?
CPAPは、装着しているときだけ気道を広げてくれる装置です。このため、CPAPの使用を中止すると気道は再び狭くなり、睡眠時無呼吸症候群の状態に戻ってしまいます 。ぜひCPAPは継続してご使用ください。
しかし、生活習慣の改善によってCPAPを卒業できる方もいらっしゃいます。特に体重増加が睡眠時無呼吸症候群の原因になっていた方の場合、減量することで睡眠時無呼吸症候群が治ることがあります。十分減量できた場合にはもう一度簡易検査を行い、CPAPがなくても問題ないか検査してみることをお勧めします。
CPAPを使い忘れた時、治療前ほどひどくなかった気がします。病気が治ったのですか?
CPAPを継続されている方では、CPAPを使用しない日にも、効果が持ち越すことがあります。しかし、これは一時的な効果であり、数日で元の状態に戻ります。このため継続が必要です。
CPAPをつけると、朝起きた時にお腹がはったり、ゲップが出て不快です。
寝ている間に空気を飲み込んでいるためです。CPAPの圧力が高すぎる可能性があります。圧力の再調整、息を吐く時だけ圧力を下げる機能の使用が効果的かもしれません。
また、慣れも関係するため、様子を見ながら治療を継続しましょう。
CPAPを付けると口が渇いて困ります。
寝るときに口を開けているかもしれません。顎をおさえるチンストラップや、口を閉じるテープを使用すると改善する可能性があります。また、室内の湿度調節、CPAP用の加湿器使用も有効です。
鼻がつまってCPAPがうまく使えません。
CPAPを使用すると、鼻水や鼻づまりが出ることがあります。CPAPから空気が送り込まれることによる鼻腔内の乾燥、CPAPから出る冷たい空気による刺激、花粉症をはじめとする鼻炎、などが原因になります。
乾燥が原因の場合、室内の湿度調整、CPAP用の加湿器が有効です。CPAPからの冷気刺激が原因の場合、室温を上げる、ホースを布団の中に入れるなどの工夫を試します。また、花粉症などの鼻炎が原因の場合には、薬剤による治療を行います。
CPAP使用中に圧が高くなって、着けていられません。
CPAPには使用開始後の一定時間、圧力を抑える機能があります。また、息を吐くときだけ圧力を下げる機能もあります。これらの使用で不快感が改善する可能性があります。
CPAPを使っても、使用前と変わった気がしません。
もともと自覚症状が少なかった方の場合、CPAPを使用しても効果の実感があまりわかないことがあります。しかし、睡眠時無呼吸症候群によって引き起こされる病気(高血圧、高脂血症など)が少しでも改善するのであれば、治療は順調に行われています。健康寿命をのばすため、ぜひ治療を継続してください。
一方、使用方法や、圧力が適切でない可能性もありますので、ぜひご相談ください。






